Problemas en el corazón, en las arterias y en los pulmones son los principales responsables de que tus labios se pongan morados. Casi siempre se necesita un tratamiento médico para evitar complicaciones.
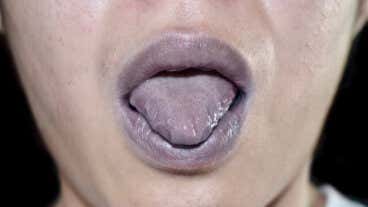
Cuando los labios se notan morados, es posible que estemos ante un signo de cianosis. En concreto, ello significa que hay falta de oxígeno en la sangre.
La cianosis es un síntoma que lleva la coloración de la piel o las mucosas a un tono azulado o morado. Se clasifica en central, cuando disminuye la cantidad de oxígeno en la sangre de todas las arterias, y periférica, cuando el problema está en los capilares (los vasos más pequeños del cuerpo).
Los labios se ponen morados por una gran variedad de enfermedades, incluyendo problemas respiratorios y cardíacos. Por eso es importante buscar atención médica si los notamos, ya que podrían ser indicativos de alguna de las siguientes causas.
1. Enfermedad pulmonar obstructiva crónica o EPOC
La EPOC se caracteriza por una dificultad persistente y progresiva al paso de flujo de aire en los pulmones. Sus dos presentaciones principales son la bronquitis crónica y el enfisema.
Los labios se ponen morados en esta enfermedad porque la obstrucción de las vías respiratorias reduce la capacidad del cuerpo para oxigenar la sangre. Esto puede variar desde casos leves (con tos crónica) hasta formas muy graves (con disnea y fatiga).
El tratamiento se centra en aliviar los síntomas, mejorar la función pulmonar y prevenir complicaciones. Se suelen prescribir broncodilatadores y corticosteroides de uso crónico. También se instauran programas de ejercicio para mejorar la función pulmonar.
La administración de oxígeno suplementario puede ser necesaria en casos graves. También se indica cirugía pulmonar en el enfisema avanzado y hasta trasplante de pulmón como última medida.
2. Asma
El asma es una enfermedad crónica de las vías respiratorias que se caracteriza por la inflamación de los bronquios, lo que provoca episodios recurrentes de dificultad para respirar, sibilancias y tos. Los labios morados son clásicos del ataque agudo.
La gravedad del asma varía desde cuadros leves y ocasionales hasta formas graves. Puede representar una amenaza para la vida si no se maneja de manera adecuada
El tratamiento incluye broncodilatadores de acción rápida, para aliviar los síntomas agudos, y corticosteroides inhalados junto a otros antiinflamatorios para reducir la inflamación crónica.
Los pacientes deben aprender a identificar y evitar los factores que desencadenan los ataques de asma. Por ejemplo, los irritantes del ambiente (humo del tabaco) y los cambios climáticos (frío).
3. Neumotórax
Esta es una condición que ocurre cuando el aire entra en el espacio que hay entre la pared del tórax y los pulmones. Así, el pulmón colapsa y no puede realizar su trabajo de inspiración y espiración. Hay labios morados porque no se realiza todo el intercambio de oxígeno y dióxido de carbono que debería concretarse en un ciclo normal.
En algunos casos, los neumotórax son leves y no manifiestan síntomas significativos, mientras que en otras oportunidades pueden ser graves y requerir abordaje de emergencia. Como tratamiento, los médicos insertan dispositivos a través de la pared del tórax para aspirar el aire atrapado y permitir que el pulmón se expanda de nuevo.
4. Insuficiencia cardíaca
La insuficiencia cardíaca sucede cuando el corazón no puede bombear la sangre suficiente para satisfacer las necesidades de los tejidos del cuerpo. Afecta entre 20 y 30 millones de personas en todo el mundo.
Los labios se ponen morados en este contexto porque suele haber congestión venosa. Es decir, la sangre se acumula en las venas y no circula con la velocidad que debería, lo que provoca reducción del flujo sanguíneo a los tejidos periféricos. Por ende, hay cianosis.
Los síntomas comunes incluyen dificultad para respirar, fatiga e hinchazón en las piernas. El tratamiento se basa en medicamentos inhibidores de la enzima convertidora de angiotensina (IECA), bloqueadores de los receptores de la angiotensina II (BRA), betabloqueantes y diuréticos. También se debe modificar el estilo de vida, controlar el peso y dejar de fumar.
Los casos graves y severos requieren trasplante. No obstante, es el último recurso.
5. Cardiopatías congénitas
Los defectos de nacimiento en la estructura del corazón pueden variar en gravedad y presentación. Afectan cualquier parte del órgano, desde las paredes y los tabiques hasta las válvulas y las cámaras cardíacas.
Algunas cardiopatías congénitas pueden ser corregidas con cirugía durante la infancia. No obstante, hay otras que requieren tratamiento crónico y seguimiento continuo.
Parte de ellas se clasifican como cianóticas, es decir, que son alteraciones que presentan, con regularidad, coloración azulada de la piel y las mucosas. Las más importantes de este grupo son las siguientes:
- Conexión venosa pulmonar anómala total
- Trasposición de grandes arterias
- Tetralogía de Fallot
6. Infarto agudo de miocardio
El infarto agudo de miocardio, IAM o ataque al corazón ocurre cuando el flujo sanguíneo hacia una parte del músculo cardíaco se interrumpe de repente. En general, es el resultado de la obstrucción de una arteria coronaria.
Puede originar labios morados como parte de los síntomas agudos. Además, habrá dolor en el pecho con irradiación al brazo izquierdo, la mandíbula o la espalda, dificultad para respirar, sudoración, náuseas y mareos.
El tratamiento consiste en restaurar el flujo sanguíneo al área afectada lo más rápido posible. Para ello se administran medicamentos trombolíticos o se realiza angioplastia con colocación de stent.
7. Hipotensión
La presión arterial baja se produce cuando el valor sistólico cae por debajo de 90 mmHg o la presión diastólica desciende por debajo de 60 mmHg. El flujo sanguíneo disminuye a todos los tejidos, en especial, a los más periféricos, causando un tono azulado en las extremidades, las orejas y los labios.
La gravedad del cuadro varía entre casos leves y transitorios hasta formas graves. Es más peligrosa cuando sucede en el contexto de otra enfermedad de base, como la diabetes o la insuficiencia cardíaca.
8. Shock
El choque o shock sucede cuando el flujo sanguíneo y el suministro de oxígeno a los órganos vitales del cuerpo son insuficientes. Puede ser causado por eventos traumáticos o enfermedades de base.
Origina labios morados por la redistribución de la sangre hacia los órganos vitales, como el cerebro y el corazón. Esto lo hace el cuerpo para proteger ciertas zonas esenciales que sostienen la vida.
Los síntomas comunes de shock incluyen confusión, piel fría y húmeda, pulso débil y rápido, respiración rápida y superficial. En los neonatos, la presencia de cianosis es indicativa de que el choque tiene un origen cardíaco.
El tratamiento es el de una emergencia médica. Incluye la administración rápida de líquidos intravenosos, oxígeno suplementario y medicamentos vasopresores (como la epinefrina).
9. Tromboembolismo pulmonar
En el tromboembolismo pulmonar o TEP hay un coágulo que se formó en una vena del cuerpo y luego viajó a los pulmones, donde se alojó para bloquear una arteria pulmonar. La cianosis concomitante se debe a la disminución de la oxigenación de la sangre.
Otros síntomas comunes asociados son dificultad para respirar, dolor torácico, tos con sangre, mareos y desmayos. Se pueden administrar medicamentos anticoagulantes, como heparina y warfarina, así como un fármaco especial, llamado activador tisular del plasminógeno.
10. Hipotermia
Cuando la temperatura central del cuerpo cae por debajo de 35 grados centígrados, el riesgo de daño es elevado. Sucede en el contexto de la exposición prolongada a temperaturas frías, la inmersión en agua helada o el uso de ropa inadecuada para el clima.
A medida que el cuerpo se enfría, se reduce el flujo sanguíneo hacia la piel y los tejidos periféricos. Ello resulta en una disminución de la oxigenación de la sangre y, en consecuencia, en cianosis.
Los síntomas más comunes son los siguientes:
- Confusión
- Temblores
- Piel fría y pálida
- Falta de coordinación
- Respiración lenta y superficial
Es fundamental evitar más pérdida de calor y proteger a la persona afectada del frío. Los primeros auxilios incluyen retirar al paciente del ambiente, quitarle la ropa mojada y abrigarla con mantas secas y calientes.
11. Intoxicación con monóxido de carbono
Esta afección grave ocurre cuando se inhala el gas en cuestión. El monóxido de carbono se produce por la combustión incompleta de materiales que contienen carbono, como el gas natural, el petróleo, la madera, el carbón y el tabaco. La intoxicación ocurre donde hay una mala ventilación.
Cuando el monóxido de carbono se inhala, se une a la hemoglobina en los glóbulos rojos con una afinidad alta. Así, provoca disminución en el transporte de oxígeno a los tejidos del cuerpo y, en consecuencia, cianosis. Es potencialmente mortal si no se trata.
Los síntomas comunes son el dolor de cabeza, los mareos, la debilidad, las náuseas y vómitos, la visión borrosa y la dificultad para respirar. Puede haber convulsiones y pérdida del conocimiento.
Es fundamental retirarse del ambiente contaminado. Los médicos administran oxígeno a los pacientes mediante una mascarilla facial o una cánula para reducir los efectos.
12. Mal de altura
La enfermedad de la altitud o mal agudo de montaña (MAM) ocurre cuando una persona asciende a altitudes elevadas con rapidez, sin permitir que su cuerpo se adapte. Es más común sobre los 2500 metros sobre el nivel del mar.
A grandes altitudes, el cuerpo se enfrenta a una menor presión atmosférica. Ello disminuye los niveles de oxígeno en la sangre.
Una situación particular es la de las personas que habitan de forma regular por encima de los 2500 metros. Por ejemplo, las etnias andinas. Ellos desarrollan adaptaciones que les permiten vivir en esas condiciones.
El tratamiento tiene como medida más efectiva descender a una altitud inferior, donde haya una presión atmosférica normal o, al menos, mayor. Para prevenirlo, debería realizarse aclimatación, es decir, ascender lentamente y con progresión a alturas elevadas, intercalando descansos en altitudes intermedias.
13. Síndrome de hiperventilación
El síndrome de hiperventilación es un trastorno en el que una persona respira de manera rápida y superficial. Ello conduce a una eliminación excesiva de dióxido de carbono. Ocurre como respuesta a la ansiedad, el estrés, el miedo o la hipersensibilidad a ciertos estímulos.
Provoca una alteración del equilibrio de gases y del pH de la sangre. Casi siempre son casos leves con síntomas transitorios.
Es importante que, quienes lo padecen a repetición, aprendan técnicas para contrarrestar el efecto, como la respiración diafragmática o la respiración controlada. Ello les ayudaría a reducir la hiperventilación.
14. Fenómeno de Raynaud
Este trastorno circulatorio tiene a la cianosis como un síntoma esencial en su definición. Principalmente, en los dedos de las manos y los pies, pero también en otras áreas periféricas, como los labios y las orejas.
Lo que sucede es que los vasos sanguíneos pequeños se estrechan en respuesta al frío o al estrés emocional. Puede ser un fenómeno en sí mismo o parte de un cuadro clínico mayor, por ejemplo, de una enfermedad autoinmunitaria.
15. Convulsiones
Las convulsiones son episodios de actividad eléctrica anormal en el cerebro que provocan cambios en el movimiento, la consciencia, el comportamiento y las sensaciones. Ocurren por trastornos neurológicos, lesiones cerebrales, fiebre elevada, infecciones o consumo de sustancias, entre otras.
Durante una convulsión, la actividad eléctrica anormal puede afectar la función respiratoria y cardiovascular. Ello reduce la oxigenación de la sangre.
La gravedad varía desde episodios únicos y autolimitados (por fiebre, por ejemplo) hasta formas recurrentes y prolongadas que se catalogan como epilepsia. Estas presentaciones crónicas se tratan con medicamentos antiepilépticos para prevenir las recaídas.
16. Hemoglobinopatías
Hay trastornos genéticos que afectan la estructura o la producción de la hemoglobina, que es la proteína que transporta el oxígeno dentro los glóbulos rojos. A veces, estas enfermedades causan labios morados porque hay anemia concomitante y menos oxigenación de la sangre.
Los casos graves requieren transfusiones de sangre. Otros pueden manejarse con medicamentos, como los quelantes de hierro.
17. Argiria o intoxicación con plata
Hoy es una afección poco común. Ocurre cuando se ingiere o se inhala plata en forma de sales o partículas metálicas.
La intoxicación puede originar labios morados, debido a la afectación del sistema circulatorio. Además, puede haber una coloración anormal de la piel, que adquiere un tono grisáceo o azulado en las áreas expuestas, como las manos y la cara.
¿Qué hago si mis labios se ponen morados?
Si notas que tus labios se ponen morados, lo primero que debes pensar es que tus tejidos no están recibiendo suficiente oxígeno. Así que evalúa tu situación. Registra otros síntomas acompañantes, como dolores o mareos.
En caso de que sea un contexto sin gravedad el que detona el problema, prueba con lo siguiente:
- Si estás en un ambiente frío, intenta abrigarte más y buscar refugio en un sitio cálido.
- Mantente calmado. El estrés y la ansiedad pueden contribuir a la aparición de los labios morados.
- Si estuviste respirando de manera rápida y superficial, trata de instaurar respiraciones profundas y lentas para reducir los efectos de la hiperventilación.
Cualquier medida que tomes, no debería suplantar la comunicación con un centro de atención de salud. Necesitas que un médico haga una evaluación para determinar la causa e instaurar el tratamiento acorde. Recuerda que, muchas veces, los labios morados denotan una situación que encierra gravedad.
Tomado de Mejor con Salud





0 comentarios